Крестцовые нервы
Крестцовые нервы, nn. sacrales (SI–SV), всего 5, образуются наиболее длинными спинномозговыми корешками и, следуя вертикально вниз в поясничном и крестцовом отделах позвоночного канала, уже в самом канале разделяются на свои основные ветви: менингеальные, соединительные (о них см. «Спинномозговые нервы»), задние и передние.
1. Задние ветви, rr. dorsales (см. рис. 1028, 1029), выходят из крестцового канала через дорсальные крестцовые отверстия; исключение составляет задняя ветвь пятого крестцового нерва, которая выходит вместе с задней ветвью копчикового нерва через крестцовую щель. Задние ветви крестцовых нервов, которые значительно тоньше передних, делятся на медиальные и латеральные ветви:
1) медиальные ветви, rr. mediales, короткие и тонкие. На дорсальной поверхности крестца они соединяются между собой и с задней ветвью копчикового нерва, образуя сплетение, лежащее в области крестцово-подвздошного сочленения и верхних отделов крестцово-бугорной связки. Его стволики иннервируют суставную капсулу этого сочленения, ближайшие связки, крестцовый отдел многораздельной мышцы (преимущественно SI), а также кожу области крестца и отчасти копчика;
2) латеральные ветви, rr. laterales (имеются только у трех верхних задних ветвей крестцовых нервов), значительно длиннее медиальных, прободают у латерального края крестца большую ягодичную мышцу, разветвляются в коже этой области и называются средними нервами ягодиц, nn. clunium medii.
2. Передние ветви, rr. ventrales (см. рис. 1034), выходят из крестцового канала через тазовые крестцовые отверстия; они уменьшаются в диаметре от первой до пятой.
Нижняя, меньшая часть передней ветви четвертого поясничного нерва (LIV) и передние ветви пятого поясничного нерва (LV), первого крестцового (SI), второго крестцового (SII) и верхняя часть передней ветви третьего крестцового нерва (SIII), соединяясь между собой посредством 4 петель, образуют крестцовое сплетение.
Крестцовое сплетение
Крестцовое сплетение, plexus sacralis (LIV–LV; SI–SIII) (рис. 1038, 1039, 1040, 1041, 1042 , 1043 , 1044, 1045, 1046, 1047, 1048, 1049 , 1050 , 1051, 1052, 1053, 1054, 1055, 1056; см. рис. 997, 1034, 1035), представляет собой треугольную толстую пластинку, которая вершиной направлена к подгрушевидной щели. Часть сплетения залегает на передней поверхности крестца, часть – на передней поверхности грушевидной мышцы.
Сплетение окружено рыхлой соединительной тканью и лежит под пристеночным листком тазовой фасции; со стороны его медиальной поверхности располагается ряд ветвей внутренних подвздошных сосудов. Из крестцового сплетения образуются различные по длине нервы.
Ветви крестцового сплетения
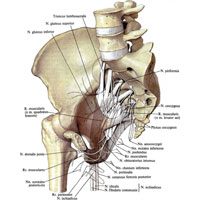 Рис. 1038. Крестцовое сплетение, plexus sacralis, и копчиковое сплетение, plexus coccygeus (полусхематично).
Рис. 1038. Крестцовое сплетение, plexus sacralis, и копчиковое сплетение, plexus coccygeus (полусхематично).1. Внутренний запирательный нерв, n. obturatorius internus (см. рис. 1035, 1038), отходит от пояснично-крестцового ствола и передней ветви первого крестцового нерва (SI). Выйдя из таза под грушевидной мышцей, нерв огибает седалищную ость, подходит к внутренней запирательной мышце, отдавая иногда небольшую ветвь к верхней близнецовой мышце.
2. Нерв грушевидной мышцы, n. piriformis (см. рис. 1038), образован двумя стволами, отходящими от задней поверхности передних ветвей первого и второго крестцовых нервов (SI, SII); общим стволом нерв подходит к грушевидной мышце и иннервирует ее.
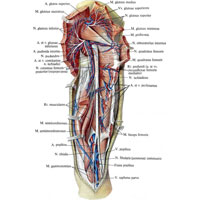 Рис. 1045. Нервы, артерии и вены бедра, правого. (Задняя поверхность.) (Большая и средняя ягодичные мышцы и длинная головка двуглавой мышцы перерезаны.)
Рис. 1045. Нервы, артерии и вены бедра, правого. (Задняя поверхность.) (Большая и средняя ягодичные мышцы и длинная головка двуглавой мышцы перерезаны.)3. Нерв квадратной мышцы бедра, n. quadratus femoris (см. рис. 1038), отходит от передней поверхности пояснично-крестцового ствола и первого крестцового нерва. Выйдя из таза под грушевидной мышцей, отдает конечные ветви к квадратной мышце бедра. Спускаясь несколько впереди седалищного нерва, он посылает ветви к близнецовым мышцам и капсуле тазобедренного сустава.
4. Верхний ягодичный нерв, n. gluteus superior (LIV, LV, SI) (см. рис. 1038, 1045), выходит из полости малого таза в сопровождении одноименных сосудов через щель над грушевидной мышцей и, огибая большую седалищную вырезку, ложится между средней и малой ягодичными мышцами, направляясь дугообразно вперед. Отдав ветви указанным мышцам, нерв распределяется своими концевыми ветвями в толще напрягателя широкой фасции.
 Рис. 1043. Нервы большой ягодичной мышцы ребенка 5 лет. (Внутренняя поверхность.)
Рис. 1043. Нервы большой ягодичной мышцы ребенка 5 лет. (Внутренняя поверхность.)
 Рис. 1042. Распределение верхнего ягодичного нерва в большой ягодичной мышце плода 7 мес.
Рис. 1042. Распределение верхнего ягодичного нерва в большой ягодичной мышце плода 7 мес.
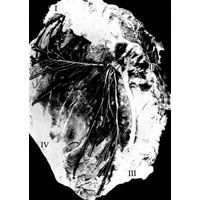 Рис. 1044. Распределение нервов в правой большой ягодичной мышце взрослого.
Рис. 1044. Распределение нервов в правой большой ягодичной мышце взрослого.
5. Нижний ягодичный нерв, n. gluteus inferior (LV, SI, SII) (см. рис. 1042 , 1043 , 1044, 1045), выходит из полости малого таза через щель под грушевидной мышцей в ягодичную область под большую ягодичную мышцу вместе с половым нервом (латеральнее его), седалищным нервом и задним кожным нервом бедра (медиальнее их). Разветвляется в толще большой ягодичной мышцы, иннервируя также капсулу тазобедренного сустава. Иногда нерв принимает участие в иннервации внутренней запирательной, близнецовых мышц и квадратной мышцы бедра.
6. Задний кожный нерв бедра, n. cutaneus femoris posterior (см. рис. 1038, 1045, 1055), вначале прилегает к нижнему ягодичному нерву или идет с ним общим стволом; выходит из полости таза через щель под грушевидной мышцей медиальнее седалищного нерва и ложится под большую ягодичную мышцу, располагаясь почти посередине между седалищным бугром и большим вертелом бедра, спускается на заднюю поверхность бедра. Здесь он располагается тотчас под широкой фасцией соответственно борозде между полусухожильной и двуглавой мышцами бедра; направляясь вниз, дает ветви, отходящие по обе стороны от основного ствола и прободающие фасцию на протяжении задней поверхности бедра. Ветви разветвляются в коже задней и особенно медиальной поверхностей бедра, достигая кожи области подколенной ямки.
Ветви заднего кожного нерва бедра:
1) нижние нервы ягодиц, nn. clunium inferiores (см. рис. 1029, 1055), отойдя от основного ствола 2–3 ветвями, огибают или прободают нижний край большой ягодичной мышцы, направляются кверху и разветвляются в коже ягодичной области;
2) промежностные ветви, rr. perineales, всего 1–2, иногда больше, – тонкие нервы, отходят от основного ствола, направляются вниз и, огибая седалищный бугор, следуют кпереди, разветвляясь в коже медиальной поверхности мошонки (больших половых губ) и промежности. Эти ветви соединяются с одноименными ветвями полового нерва.
 Рис. 1049. Распределение ветвей большеберцового и общего малоберцового нервов в задней группе мышц бедра, правого (фотография. Препарат С. Островского). (Задняя группа мышц бедра показана со стороны их внутренней поверхности.)
Рис. 1049. Распределение ветвей большеберцового и общего малоберцового нервов в задней группе мышц бедра, правого (фотография. Препарат С. Островского). (Задняя группа мышц бедра показана со стороны их внутренней поверхности.)7. Седалищный нерв, n. ischiadicus (LIV, LV, SI–SIII) (см. рис. 996, 1034, 1038, 1045, 1049 ), – самый толстый нерв не только пояснично-крестцового сплетения, но и всего тела; является непосредственным продолжением всех корешков крестцового сплетения. По выходе через щель под грушевидной мышцей седалищный нерв располагается латеральнее всех нервов и сосудов, проходящих через это отверстие, и ложится между большой ягодичной мышцей с одной стороны и близнецовыми, внутренней запирательной мышцами и квадратной мышцей бедра – с другой, почти на середине линии, проведенной между седалищным бугром и большим вертелом бедра. Еще до выхода через щель от седалищного нерва отходит суставная ветвь к капсуле тазобедренного сустава.
Выйдя из-под нижнего края большой ягодичной мышцы, седалищный нерв располагается в области ягодичной складки близко к широкой фасции бедра; далее книзу он прикрывается длинной головкой двуглавой мышцы бедра, располагаясь между нею и большой приводящей мышцей. На середине бедра длинная головка пересекает его; ниже он располагается между полуперепончатой мышцей медиально и двуглавой мышцей бедра латерально и достигает подколенной ямки, где в верхнем ее углу разделяется на две ветви: более толстую медиальную – большеберцовый нерв и более тонкую латеральную – общий малоберцовый нерв.
Разделение седалищного нерва на указанные две ветви иногда может происходить выше подколенной ямки, даже непосредственно у самого крестцового сплетения. В этом случае из полости малого таза болынеберцовый нерв проходит под грушевидной мышцей, а общий малоберцовый нерв может прободать эту мышцу или проходить над ней. Обе эти ветви на протяжении всего седалищного нерва лежат в общем соединительнотканном влагалище, вскрыв которое, легко разъединить их до крестцового сплетения. По линии соприкосновения большеберцового и общего малоберцового нервов проходит артерия, сопровождающая седалищный нерв.
Ветви седалищного нерва:
1) мышечные ветви, rr. musculares (см. рис. 1045), разветвляются в следующих мышцах: m. obturatorius internus, mm. gemelli superior et inferior (обе мышцы могут получить нервные стволы также от крестцового сплетения), m. quadratus femoris.
Мышечные ветви отходят либо до прохождения седалищного нерва через отверстие под грушевидной мышцей, либо в пределах его. Кроме того, мышечные ветви в области бедра отходят от большеберцовой части седалищного нерва к m. biceps femoris (caput longum), m. semitendinosus, m. semimembranosus, m. adductor magnus (см. рис. 1049 ).
От малоберцовой части седалищного нерва мышечные ветви направляются к m. biceps femoris (caput breve);
2) суставные ветви отходят от большеберцовой и малоберцовой частей седалищного нерва к суставной капсуле коленного сустава;
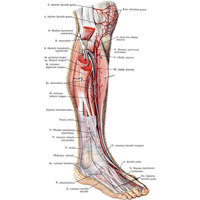 Рис. 1048. Нервы голени и стопы. (Переднебоковая поверхность.) (Длинная малоберцовая мышца и разгибатель пальцев перерезаны и частично удалены.)
Рис. 1048. Нервы голени и стопы. (Переднебоковая поверхность.) (Длинная малоберцовая мышца и разгибатель пальцев перерезаны и частично удалены.) 3) общий малоберцовый нерв, n. fibularis [peroneus] communis (LIV, LV, SI, SII) (см. рис. 1038, 1045, 1048, 1049 ), от проксимальной вершины подколенной ямки направляется к ее латеральной стороне и располагается под медиальным краем двуглавой мышцы бедра, между нею и латеральной головкой икроножной мышцы, спирально огибает головку малоберцовой кости, будучи прикрыт здесь только фасцией и кожей. На этом участке от ствола нерва отходят непостоянные суставные ветви к латеральным отделам капсулы коленного сустава, а также к межберцовому суставу. Дистальнее этого участка он проникает в толщу начальной части длинной малоберцовой мышцы, где делится на свои две концевые ветви – поверхностный малоберцовый нерв и глубокий малоберцовый нерв.
От общего малоберцового нерва отходят ветви:
а) латеральный кожный нерв икры, n. cutaneus surae lateralis, отходит в подколенной ямке, направляется к латеральной головке икроножной мышцы и, прободая в этом месте фасцию голени, разветвляется в коже латеральной поверхности голени, достигая области латеральной лодыжки;
б) малоберцовая соединительная ветвь, r. communicans fibularis [peroneus] (см. рис. 1055), может начинаться от основного ствола или от латерального кожного нерва голени, следует по латеральной головке икроножной мышцы, располагаясь между нею и фасцией голени, прободает последнюю и, разветвляясь в коже, соединяется с медиальным кожным нервом голени;
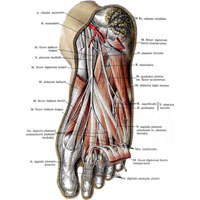 Рис. 1051. Нервы стопы, правой. (Подошвенная поверхность.) (Кожа и частично подкожная основа удалены.)
Рис. 1051. Нервы стопы, правой. (Подошвенная поверхность.) (Кожа и частично подкожная основа удалены.)
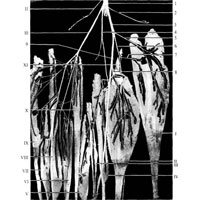 Рис. 1050. Распределение ветвей седалищного нерва (большеберцового и общего малоберцового нервов) в мышцах голени (фотография. Препарат С. Островского).
Рис. 1050. Распределение ветвей седалищного нерва (большеберцового и общего малоберцового нервов) в мышцах голени (фотография. Препарат С. Островского).
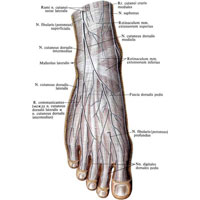 Рис. 1053. Кожные нервы стопы, правой. (Тыльная поверхность.) (Кожа и подкожная клетчатка удалены; нервы отпрепарированы.)
Рис. 1053. Кожные нервы стопы, правой. (Тыльная поверхность.) (Кожа и подкожная клетчатка удалены; нервы отпрепарированы.)
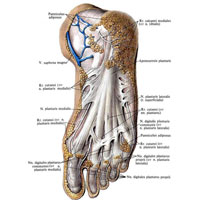 Рис. 1052. Нервы стопы, правой. (Подошвенная поверхность.) (Мышца, отводящая большой палец стопы, и короткий сгибатель пальцев перерезаны и частично удалены.)
Рис. 1052. Нервы стопы, правой. (Подошвенная поверхность.) (Мышца, отводящая большой палец стопы, и короткий сгибатель пальцев перерезаны и частично удалены.)
в) поверхностный малоберцовый нерв, n. fibularis [peroneus] superficialis (см. рис. 1048, 1050 , 1051, 1052, 1053), проходит между головками длинной малоберцовой мышцы, следует вниз, располагаясь на некотором расстоянии между обеими малоберцовыми мышцами.
Перейдя на медиальную поверхность короткой малоберцовой мышцы, нерв прободает в области нижней трети голени фасцию голени и разветвляется на свои концевые ветви: тыльные медиальный и промежуточный кожные нервы (стопы).
Ветви поверхностного малоберцового нерва:
мышечные ветви, rr. musculares (см. рис. 1050 ), иннервируют длинную малоберцовую мышцу (2–4 ветви от проксимальных отделов ствола) и короткую малоберцовую мышцу (1–2 ветви от ствола в области средней трети голени);
медиальный тыльный кожный нерв, m. cutaneus dorsalis medialis, – одна из двух концевых ветвей поверхностного малоберцового нерва. Следует на некотором протяжении поверх фасции голени, направляется к медиальному краю тыла стопы, отдает ветви к коже медиальной лодыжки, где соединяется с ветвями подкожного нерва ноги, после чего делится на две ветви. Одна из них, медиальная, разветвляется в коже медиального края стопы и большого пальца до дистальной фаланги и соединяется в области первого межкостного промежутка с глубоким малоберцовым нервом. Другая ветвь, латеральная, соединяется с концевой ветвью глубокого малоберцового нерва и направляется к области второго межкостного промежутка, где разветвляется в обращенных одна к другой поверхностях II и III пальцев, давая здесь тыльные пальцевые нервы стопы, nn. digitales dorsales pedis (см. рис. 1053);
г) промежуточный тыльный кожный нерв, n. cutaneus dorsalis intermedius (см. рис. 1053), так же как и медиальный тыльный кожный нерв, располагается поверх фасции голени и следует по переднебоковой поверхности тыла стопы. Отдав ветви к коже области латеральной лодыжки, которые соединяются с ветвями икроножного нерва, делится на две ветви, из которых одна, идущая медиально, разветвляется в коже обращенных одна к другой поверхностей III и IV пальцев. Другая, лежащая латеральнее, направляется к коже обращенных друг к другу поверхностей IV пальца и мизинца и к латеральной поверхности мизинца, образуя здесь соединение с концевой ветвью икроножного нерва. Все эти ветви получили название тыльных пальцевых нервов стопы, nn. digitales dorsales pedis;
д) глубокий малоберцовый нерв, n. fibularis [peroneus] profundus (см. рис.
1048), прободая толщу начальных отделов длинной малоберцовой мышцы, передней межмышечной перегородки голени и длинного разгибателя пальцев, ложится на переднюю поверхность межкостной перепонки, располагаясь с латеральной стороны передних большеберцовых сосудов.
Далее нерв переходит на переднюю, а затем на медиальную поверхность сосудистого пучка, располагается в верхних отделах голени между длинным разгибателем пальцев и передней болыпеберцовой мышцей, а в нижних отделах – между передней большеберцовой мышцей и длинным разгибателем большого пальца стопы, иннервируя их. Глубокий малоберцовый нерв имеет непостоянные соединительные ветви с поверхностным малоберцовым нервом.
При переходе на тыл стопы нерв проходит вначале под верхним удерживателем разгибателей, отдавая непостоянную суставную ветвь к капсуле голеностопного сустава, а затем под нижним удерживателем разгибателей и сухожилием длинного разгибателя большого пальца стопы и делится на две ветви: латеральную и медиальную. Первая более короткая, большая часть ее ветвей направляется к коротким разгибателям пальцев. Вторая ветвь длиннее, в сопровождении тыльной артерии стопы достигает области первого межкостного промежутка, где, проходя под сухожилием короткого разгибателя большого пальца стопы вместе с первой тыльной плюсневой артерией, делится на две концевые ветви, разветвляющиеся в коже тыльной поверхности обращенных друг к другу сторон I и II пальцев. Вместе с ними отходит непостоянное число тонких ветвей, подходящих к капсулам плюснефаланговых и межфаланговых суставов I и II пальцев со стороны их тыльной поверхности.
Ветви глубокого малоберцового нерва:
а) мышечные ветви, rr. musculares, в области голени направляются к следующим мышцам: m. tibialis anterior – 3 ветви, которые вступают в верхнюю, среднюю и нижнюю части мышцы, к m. extensor digitorum longus и m. extensor hallucis longus – по 2 ветви, которые вступают в верхнюю, среднюю и нижнюю части мышц (см. рис. 1050 ).
В области тыла стопы мышечные ветви подходят к m. extensor digitorum brevis и m. extensor hallucis brevis;
б) тыльные пальцевые нервы, nn. digitales dorsales, – концевые ветви глубокого малоберцового нерва. Делятся на два нерва: латеральный нерв большого пальца стопы (разветвляется в коже тыльной поверхности I пальца со стороны его латерального края) и медиальный нерв II пальца (иннервирует кожу тыльной поверхности пальца со стороны его медиального края);
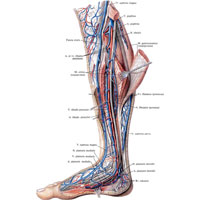 Рис. 1047. Нервы, артерии и вены голени и стопы, правых. (Медиальная поверхность.)
Рис. 1047. Нервы, артерии и вены голени и стопы, правых. (Медиальная поверхность.)
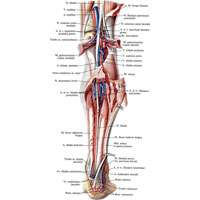 Рис. 1046. Нервы, артерии и вены голени, правой. (Задняя поверхность.) (Трехглавая мышца голени частично удалена; задние большеберцовые и малоберцовые вены частично удалены.)
Рис. 1046. Нервы, артерии и вены голени, правой. (Задняя поверхность.) (Трехглавая мышца голени частично удалена; задние большеберцовые и малоберцовые вены частично удалены.)
4) большеберцовый нерв, n. tibialis (LIV, LV, SI, SII, SIII) (см. рис. 1034, 1045, 1046, 1047, 1048, 1049 ), являясь по своему направлению продолжением седалищного нерва, значительно толще его второй ветви – общего малоберцового нерва. Начинается у вершины подколенной ямки, следует почти отвесно к ее дистальному углу, располагаясь в области ямки непосредственно под фасцией, между нею и подколенными сосудами.
Далее, следуя между обеими головками икроножной мышцы, ложится на заднюю поверхность подколенной мышцы и в сопровождении задних большеберцовых сосудов проходит под сухожильной дугой камбаловидной мышцы, будучи здесь прикрыт этой мышцей. Направляясь далее вниз под глубоким листком фасции голени между латеральным краем длинного сгибателя пальцев и медиальным краем длинного сгибателя большого пальца стопы, большеберцовый нерв достигает задней поверхности медиальной лодыжки, где располагается на середине расстояния между нею и пяточным сухожилием. Пройдя под удерживателем сгибателей, нерв делится на две свои концевые ветви: медиальный подошвенный нерв и латеральный подошвенный нерв.
Ветви большеберцового нерва:
а) мышечные ветви, rr. musculares, направляются к следующим мышцам: к головкам икроножной мышцы (ветвь медиальной головки более толстая, чем латеральной); к камбаловидной мышце (передняя и задняя ветви); к подколенной мышце, к подошвенной мышце.
Ветви, подходящие к подколенной мышце, посылают ветви к капсуле коленного сустава и надкостнице большеберцовой кости;
б) межкостный нерв голени, n. interosseus cruris (см. рис. 1046), – довольно длинный нерв, от которого до вхождения его в толщу межкостной перепонки направляются ветви к стенке большеберцовых сосудов, а после выхода из межкостной перепонки – к надкостнице костей голени, дистальному их соединению и к капсуле голеностопного сустава, к задней болыпеберцовой мышце, длинному сгибателю большого пальца стопы, длинному сгибателю пальцев;
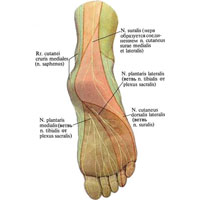 Рис. 1056. Область распространения кожных нервов стопы, правой (полусхематично). (Подошвенная поверхность.)
Рис. 1056. Область распространения кожных нервов стопы, правой (полусхематично). (Подошвенная поверхность.)в) медиальный кожный нерв икры, n. cutaneus surae medialis (см. рис. 1056), отходит в области подколенной ямки от задней поверхности большеберцового нерва, следует под фасцией в сопровождении идущей медиальнее малой подкожной вены между головками икроножной мышцы. Достигнув середины голени, приблизительно на уровне начала пяточного сухожилия, иногда выше, прободает фасцию, после чего соединяется с малоберцовой соединительной ветвью, r. communicans peroneus [fubularis] (от латерального кожного нерва икры), в один ствол – икроножный нерв, n. suralis (см. рис. 1034, 1050 ). Последний направляется вдоль латерального края пяточного сухожилия в сопровождении медиально от него расположенной малой подкожной вены и достигает заднего края латеральной лодыжки, где посылает в кожу этой области латеральные пяточные ветви, rr. calcanei laterales, а также ветви к капсуле голеностопного сустава.
Далее икроножный нерв огибает лодыжку и переходит на латеральную поверхность стопы в виде латерального тыльного кожного нерва, n. cutaneus dorsalis lateraslis, который разветвляется в коже тыла и латерального края стопы и тыльной поверхности V пальца и отдает соединительную ветвь к промежуточному тыльному кожному нерву стопы;
г) медиальные пяточные ветви, rr. calcanei mediales (см. рис. 1051, 1052), проникают через фасцию в области лодыжковой борозды, иногда в виде одного нерва, и разветвляются в коже пятки и медиального края подошвы;
д) медиальный подошвенный нерв, n. plantaris medialis (см. рис. 1034, 1047, 1051, 1052, 1056), – одна из двух концевых ветвей большеберцового нерва. Начальные отделы нерва располагаются медиальнее задней большеберцовой артерии, в канале между поверхностным и глубоким листками удерживателя сгибателей. Пройдя канал, нерв направляется в сопровождении медиальной подошвенной артерии под отводящую мышцу большого пальца стопы. Следуя далее вперед между этой мышцей и коротким сгибателем пальцев, он делится на две части – медиальную и латеральную.
Медиальный подошвенный нерв отдает несколько кожных ветвей к коже медиальной поверхности подошвы:
мышечные ветви к m. abductor hallucis, m. flexor digitorum brevis, m. flexor hallucis brevis и общие подошвенные пальцевые нервы I, II, III, nn. digitales plantares communes I, II, III (см. рис. 1051, 1052). Последние идут в сопровождении плюсневых подошвенных артерий, посылают мышечные ветви к первой и второй (иногда к третьей) червеобразным мышцам и на уровне дистального конца межкостных промежутков прободают подошвенный апоневроз. Отдав здесь тонкие ветви к коже подошвы, они разделяются на собственные подошвенные пальцевые нервы, nn. digitales plantares proprii, разветвляющиеся в коже обращенных одна к другой сторон подошвенной поверхности I и II, II и III, III и IV пальцев, и переходят на тыльную поверхность их дистальных фаланг;
е) латеральный подошвенный нерв, n. plantaris lateralis (см. рис. 1047, 1051, 1052, 1056), – вторая концевая ветвь болынеберцового нерва, значительно тоньше медиального подошвенного нерва. Проходя на подошве в сопровождении латеральной подошвенной артерии между квадратной подошвенной мышцей и коротким сгибателем пальцев, ложится ближе к латеральному краю стопы между коротким сгибателем мизинца и мышцей, отводящей мизинец, где делится на свои концевые ветви: поверхностную и глубокую.
Ветви латерального подошвенного нерва:
мышечные ветви отходят от основного ствола до деления его на концевые ветви и направляются к квадратной мышце подошвы и к мышце, отводящей мизинец;
поверхностная ветвь, r. superficialis, отдав несколько ветвей к коже подошвы, разделяется на медиальную и латеральную ветви. Медиальная ветвь – общий подошвенный пальцевой нерв, n. digitalis plantaris communis (IV и V пальцев), который в сопровождении плюсневой подошвенной артерии проходит в четвертом межкостном промежутке. Подойдя к плюснефаланговому сочленению и послав соединительную ветвь к медиальному подошвенному нерву, он делится на два собственных подошвенных пальцевых нерва, nn. digitales plantares proprii. Последние разветвляются в коже обращенных одна к другой сторон IV и V пальцев и переходят на тыльную поверхность их ногтевых фаланг. Латеральная ветвь – собственный подошвенный нерв V пальца, который разветвляется в коже подошвенной поверхности и латеральной стороны V пальца. Этот нерв нередко отдает мышечные ветви к межкостным мышцам четвертого межплюсневого промежутка и к короткому сгибателю мизинца;
глубокая ветвь, r. profundus, в сопровождении подошвенной артерии дуги располагается между слоем межкостных мышц с одной стороны и длинным сгибателем пальцев и косой головкой приводящей мышцы большого пальца стопы – с другой. Она отдает мышечные ветви к этим мышцам, к червеобразным мышцам (II, III, IV) и короткому сгибателю большого пальца стопы (к ее латеральной головке).
Кроме перечисленных нервов, поверхностная и глубокая ветви латерального подошвенного нерва посылают нервы к капсулам суставов плюсны и к надкостнице плюсневых костей и фаланг.
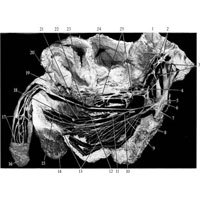 Рис. 1040. Нервы промежности мужчины; вид слева (фотография. Препарат А. Косова). (Левая подвздошная кость удалена; мочевой пузырь и прямая кишка вскрыты.)
Рис. 1040. Нервы промежности мужчины; вид слева (фотография. Препарат А. Косова). (Левая подвздошная кость удалена; мочевой пузырь и прямая кишка вскрыты.)
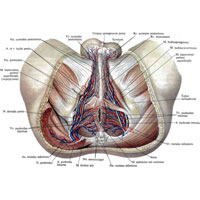 Рис. 1039. Нервы, артерии и вены промежности мужчины; вид снизу. (Большая ягодичная мышца справа перерезана; мошонка оттянута; крестцово-бугорная связка частично удалена.)
Рис. 1039. Нервы, артерии и вены промежности мужчины; вид снизу. (Большая ягодичная мышца справа перерезана; мошонка оттянута; крестцово-бугорная связка частично удалена.)
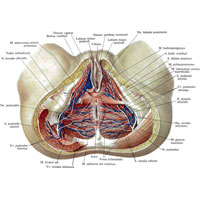 Рис. 1041. Нервы, артерии и вены промежности женщины; вид снизу. (Большая ягодичная мышца справа перерезана; крестцово-бугорная связка частично удалена.)
Рис. 1041. Нервы, артерии и вены промежности женщины; вид снизу. (Большая ягодичная мышца справа перерезана; крестцово-бугорная связка частично удалена.)
8. Половой нерв, n. pudendus (SI–SIV) (см. рис. 1035, 1038, 1039, 1040, 1041), представляет собой каудальный отдел крестцового сплетения и связан с ним несколькими ветвями. Нерв лежит под нижним краем грушевидной мышцы на передней поверхности копчиковой мышцы; по его передней поверхности проходят в продольном направлении латеральные крестцовые сосуды.
Половой нерв связан также с копчиковым сплетением и с вегетативным нижним подчревным сплетением, благодаря чему своими ветвями принимает участие в иннервации внутренних органов полости малого таза (прямая кишка, мочевой пузырь, влагалище и др.), наружных половых органов, а также мышц диафрагмы таза: мышцы, поднимающей задний проход, и копчиковой мышцы – и кожи области промежности.
Выходит половой нерв из полости малого таза в сопровождении медиально лежащих от него внутренних половых сосудов, через щель под грушевидной мышцей. Далее он ложится на заднюю поверхность седалищной ости, огибает ее и, пройдя через малое седалищное отверстие, возвращается в полость таза, располагаясь ниже мышцы, поднимающей задний проход, в седалищно-заднепроходной ямке, где он идет по ее латеральной стенке, в толще фасции внутренней запирательной мышцы. В седалищно-заднепроходной ямке половой нерв делится на свои ветви:
1) нижние прямокишечные нервы, nn. rectales inferiores, располагаются наиболее медиально, следуют к промежностной части прямой кишки, наружному сфинктеру заднего прохода и к коже области заднепроходного отверстия;
2) промежностные нервы, nn. perineales, следуют в сопровождении сосудов промежности и являются наиболее поверхностными из концевых ветвей полового нерва. От промежностных нервов отходят мышечные ветви к передним отделам наружного сфинктера заднего прохода, к поверхностной поперечной мышце промежности, луковично-губчатой мышце, седалищно-пещеристой мышце и задние мошоночные нервы, nn. scrotales posteriores (задние губные нервы, nn. labiates posteriores, – у женщин), – поверхностно лежащая группа ветвей.
Эти нервы направляются к коже области промежности и к коже задней поверхности мошонки (больших половых губ у женщин); соединяются с нижними прямокишечными нервами, а также с промежностными ветвями заднего кожного нерва бедра;
3) дорсальный нерв полового члена (дорсальный нерв клитора у женщин), n. dorsalis penis (n. dorsalis clitoridis), является верхней ветвью полового нерва. Он следует в сопровождении артерии полового члена по внутренней поверхности нижней ветви седалищной и лобковой костей и, проходя через мочеполовую диафрагму, ложится вместе с дорсальной артерией полового члена на спинку полового члена (клитора у женщин), где разветвляется на свои концевые ветви в коже и в пещеристых телах полового члена, достигая его головки (у женщин достигает больших и малых половых губ).
На своем пути нерв посылает ветви к глубокой поперечной мышце промежности, сфинктеру мочеиспускательного канала и к нервному пещеристому сплетению полового члена (клитора).