Развитие и возрастные особенности сердечнососудистой системы
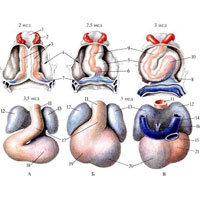 Рис. 866. Стадии развития сердца.
Рис. 866. Стадии развития сердца.
Сердце (рис. 866; см. рис. 551, 552) закладывается на 3-й неделе внутриутробного развития в виде правой и левой трубок, возникающих из мезенхимы и расположенных в области головной кишки. В процессе развития эти парные трубки сливаются, образуя одну трубку с двухслойной стенкой. В дальнейшем путем постепенного преобразования из внутреннего слоя трубки организуется эндокард, а из наружного – миокард и эпикард. В процессе роста трубка из удлиненной становится S-образной. Далее эта изогнутая трубка претерпевает очень сложные преобразования: изменяются ее положение, размеры, форма и строение полости. Внутри полости появляются перегородки, разделяющие сердце на четыре камеры. Внутри камер из утолщений эндокарда образуются атриовентрикулярные клапаны и заслонки. В процессе развития сердце из шейной области постепенно опускается в грудную, где в зависимости от возраста меняет свое положение. При этом сердце, располагающееся вентрально в передней брыжейке, оказывается покрытым серозной оболочкой, которая вместе с наружной поверхностью сердечной трубки образует перикардиальную полость.
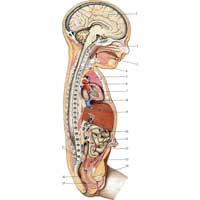 Рис. 552. Срединно-сагиттальный разрез головы, грудной, брюшной и тазовой полостей новорожденного.
Рис. 552. Срединно-сагиттальный разрез головы, грудной, брюшной и тазовой полостей новорожденного.
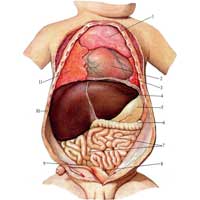 Рис. 551. Органы грудной и брюшной полостей новорожденного.
Рис. 551. Органы грудной и брюшной полостей новорожденного.
У новорожденного сердце занимает поперечное положение и оттеснено кзади увеличенной вилочковой железой. Кроме того, увеличенная печень обусловливает высокое стояние сердца: его верхушка проецируется на уровне четвертого межреберья слева; к 5 годам она расположена на уровне пятого межреберья, а к 10 годам почти соответствует уровню верхушки взрослого человека. Предсердия и желудочки развиваются неравномерно. У новорожденного и в первые месяцы жизни рост предсердий происходит более интенсивно, чем рост желудочков; на втором году жизни рост их в общем одинаков. Начиная с 10-летнего возраста, наоборот, желудочки опережают в росте предсердия, при этом более интенсивно развивается левый желудочек. С конца первого года сердце начинает занимать косое положение.
Масса сердца новорожденного в среднем составляет 17-20 г, в 1-2 года – 52-55 г, в 5-6 лет – 82-85 г, в 9-10 лет – 95-111 г, в 11-12 лет – 125-128 г, в 14-15 лет – 183-185 г и к 16 годам достигает 190-193 г. В первые годы жизни масса сердца мальчиков больше, чем у девочек; у последних усиленный рост сердца происходит в 12-13 лет, превышая рост сердца мальчиков. К 16 годам показатели массы сердца девочек вновь начинают отставать. В период полового созревания наблюдается усиление роста сердца.
Кровообращение плода. Кровообращение плода, так называемое плацентарное, отличается от постнатального кровообращения тем, что, во-первых, легочный (малый) круг кровообращения у плода пропускает кровь, но не участвует в процессе газообмена, как это происходит с момента рождения. Во-вторых, между левым и правым предсердиями имеется сообщение; в-третьих, между легочным стволом и аортой имеется соустье. В результате этого плод питается смешанной (артериально-венозной) кровью, которая достигает тех или иных органов с большим или меньшим содержанием артериальной крови.
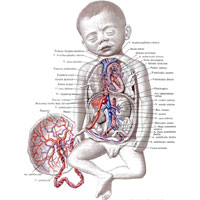 Рис. 867. Артерии и вены доношенного плода; вид спереди. (Грудная и брюшная полости широко вскрыты; желудок, большая часть кишки и печени, поджелудочная железа удалены.)
Рис. 867. Артерии и вены доношенного плода; вид спереди. (Грудная и брюшная полости широко вскрыты; желудок, большая часть кишки и печени, поджелудочная железа удалены.)
В плаценте, placenta (рис. 867), начинается своими корнями пупочная вена, v. umbilicalis, по которой окисленная в плаценте артериальная кровь направляется к плоду. Следуя в составе пупочного канатика (пуповины), funiculus umbilicalis, к плоду, пупочная вена входит через пупочное кольцо в брюшную полость, направляется к печени и входит в толщу ее. Здесь, в паренхиме печени, пупочная вена соединяется с сосудами печени и под названием венозного протока, ductus venosus, вместе с печеночными венами приносит кровь в нижнюю полую вену, v. cava inferior.
Кровь по нижней полой вене поступает в правое предсердие, где главная ее масса при посредстве заслонки нижней полой вены, преимущественно в первой половине беременности, проходит через овальное отверстие межпредсердной перегородки в левое предсердие. Отсюда кровь следует в левый желудочек, а затем в аорту, по ветвям которой направляется в первую очередь к сердцу (по венечным артериям), шее и голове и верхним конечностям (по плечеголовному стволу, левой общей сонной и левой подключичной артериям).
В правое предсердие, кроме нижней полой вены, приносят венозную кровь верхняя полая вена, v. cava superior, и венечный синус сердца, sinus coronarius cordis. Венозная кровь, поступающая в правое предсердие из двух последних сосудов, направляется вместе с небольшим количеством смешанной крови из нижней полой вены в правый желудочек, а оттуда – в легочный ствол, truncus pulmonalis. В дугу аорты, ниже места отхождения от нее левой подключичной артерии, впадает артериальный проток, ductus arteriosus, который соединяет аорту с легочным стволом и по которому кровь из последнего поступает в аорту.
Из легочного ствола кровь поступает по легочным артериям в легкие, а избыток ее по артериальному протоку, ductus arteriosus, направляется в нисходящую аорту.
Таким образом, ниже впадения артериального протока аорта содержит смешанную кровь, поступающую из левого желудочка, богатую артериальной кровью, и кровь из артериального протока с большим содержанием венозной крови. По ветвям грудной и брюшной частей аорты эта смешанная кровь направляется к стенкам и органам грудной и брюшной полостей, таза и к нижним конечностям. Часть крови следует по двум – правой и левой – пупочным артериям, аа. umbilicales dextra et sinistra, которые, располагаясь по обеим сторонам мочевого пузыря, выходят из брюшной полости через пупочное кольцо и в составе пупочного канатика достигают плаценты. В плаценте кровь плода получает питательные вещества, отдает двуокись углерода и, обогатившись кислородом, снова направляется по пупочной вене к плоду.
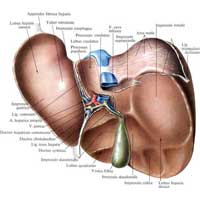 Рис. 519. Печень, hepar; вид снизу. (Висцеральная поверхность, facies visceralis.)
Рис. 519. Печень, hepar; вид снизу. (Висцеральная поверхность, facies visceralis.)
После рождения, когда начинает функционировать легочный круг кровообращения и пупочный канатик перевязывают, происходит постепенное запустевание пупочной вены, венозного и артериального протоков и дистальных отделов пупочных артерий; все эти образования облитерируются и образуют связки. Пупочная вена, v. umbilicalis, образует круглую связку печени, lig. teres hepatis; венозный проток, ductus venosus, – венозную связку, lig. venosum (см. рис. 519); артериальный проток, ductus arteriosus, – артериальную связку, lig. arteriosum (см. рис. 716, 717), а из обеих пупочных артерий, аа. umbilicales, образуются тяжи – медиальные пупочные связки, ligg. umbilicalia medialia (см. рис. 326, 781), которые располагаются по внутренней поверхности передней брюшной стенки. Зарастает также овальное отверстие, foramen ovale, которое превращается в овальную ямку, fossa ovalis (см. рис. 705, 707), а заслонка нижней полой вены, valvula v. cavae inferioris, потерявшая после рождения свое функциональное значение, образует небольшую складку, натянутую от устья нижней полой вены в сторону овальной ямки.
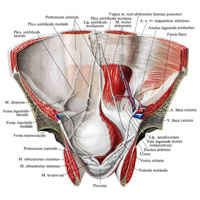 Рис. 326. Передняя стенка живота и таза; вид изнутри. (Справа брюшина, peritoneum, и поперечная фасция удалены, видно глубокое паховое кольцо; слева видны ямки и складки внутренней поверхности передней стенки живота.)
Рис. 326. Передняя стенка живота и таза; вид изнутри. (Справа брюшина, peritoneum, и поперечная фасция удалены, видно глубокое паховое кольцо; слева видны ямки и складки внутренней поверхности передней стенки живота.)
Кровеносные сосуды, элементы крови – вся кровеносная система образуется из мезобласта, из клеток мезенхимы. Закладка сосудов происходит в двух местах: в кровяных островках вне тела эмбриона и внутри его. Обе эти системы сосудов на 3-й неделе развития соединяются, но в дальнейшем первые редуцируются. Развитие сосудов происходит одновременно с развитием сердца. Мезенхимные клетки в ходе развития превращаются в эндотелий – внутренний слой каждого сосуда; в дальнейшем его окружают еще два слоя: средний – мышечный и наружный – соединительнотканный, оба развиваются также из мезенхимы.
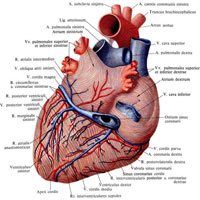 Рис. 717. Артерии и вены сердца, аа. et vv.cordis. (Диафрагмальная поверхность.) (Нижняя полая вена оттянута кверху, венечный синус вскрыт.)
Рис. 717. Артерии и вены сердца, аа. et vv.cordis. (Диафрагмальная поверхность.) (Нижняя полая вена оттянута кверху, венечный синус вскрыт.)
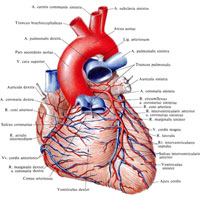 Рис. 716. Артерии и вены сердца, аа. et vv.cordis. (Грудино-реберная поверхность.) (Легочный ствол подрезан и оттянут кпереди.)
Рис. 716. Артерии и вены сердца, аа. et vv.cordis. (Грудино-реберная поверхность.) (Легочный ствол подрезан и оттянут кпереди.)
У новорожденного имеются те же сосуды, что и у взрослого. Отдельные из них отличаются положением, отношением к соседним органам, размерами окружности, особенностями в строении стенки, степенью развития. Например, окружность легочного ствола больше, чем окружность аорты. Дуга аорты у новорожденного расположена более горизонтально, чем у взрослого. Общая сонная артерия у новорожденных по своему ходу не прямая, как у взрослого, а имеет некоторую выпуклость кзади и кнаружи. Место ее разделения на наружную и внутреннюю сонные артерии располагается значительно выше (на уровне II шейного позвонка), чем у взрослого; в дальнейшем оно постепенно опускается. Почечные артерии и вены у новорожденного в зависимости от положения почек также располагаются косо, а по мере подъема почек принимают горизонтальное положение. У новорожденного вены менее развиты, чем артерии, но рост их более интенсивен. По своему ходу у новорожденного они более прямолинейные и клапаны недостаточно развиты.
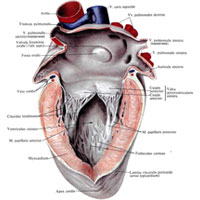 Рис. 707. Сердце, cor; вид слева. (Левое предсердие и левый желудочек вскрыты.)
Рис. 707. Сердце, cor; вид слева. (Левое предсердие и левый желудочек вскрыты.)
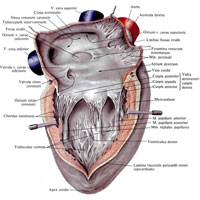 Рис. 705. Сердце, cor; вид справа. (Правое предсердие и правый желудочек вскрыты.)
Рис. 705. Сердце, cor; вид справа. (Правое предсердие и правый желудочек вскрыты.)
Лимфатические сосуды и лимфатические узлы возникают из мезенхимы по ходу крупных вен в виде лимфатических мешков на 6-7-й неделе внутриутробного периода и, таким образом, позже образования кровеносных сосудов. Лимфатические сосуды, как и кровеносные, выстланы изнутри эндотелием. В конце 3-го месяца из этих мешков, вначале в яремной и подвздошно-паховых областях, образуются лимфатические узлы. Лимфатическая система новорожденного имеет некоторые особенности. Это касается главным образом количества лимфатических узлов. Число регионарных лимфатических узлов у новорожденного больше, чем у взрослого. Это относится к затылочным, околоушным, предгортанным узлам. Строение самого лимфатического узла у новорожденного несколько иное, чем у взрослого: в узлах слабо развиты центры размножения, разнообразна форма синусов. Цистерна грудного протока очень слабо развита, грудной проток прямолинеен. Стенки лимфатических сосудов очень тонкие.
Селезенка закладывается в конце 1-го месяца эмбрионального периода в области дорсальной стенки сальниковой сумки, у большой кривизны желудка, в виде небольшого скопления мезенхимных клеток. В начале 3-го месяца это скопление начинает освобождаться от стенки сальниковой сумки и остается связанным только с теми кровеносными сосудами, которые проникают в будущие ворота органа. У новорожденного селезенка залегает так, что ее верхний полюс располагается на уровне VIII ребра слева, нижний – на уровне XI ребра, у детей в возрасте 6 мес верхний полюс определяется на уровне IX, нижний – на уровне XI-XII ребер.
Масса селезенки новорожденного в среднем составляет 8 г, ширина – 3 см, длина – 5 см, толщина – 1 см. К 8 годам длина увеличивается до 8 см, ширина – до 5 см, толщина – до 2 см. Форма селезенки разнообразна: она может быть длинной и тонкой или короткой и толстой. Степень наполнения кровью обусловливает непостоянство ее формы.